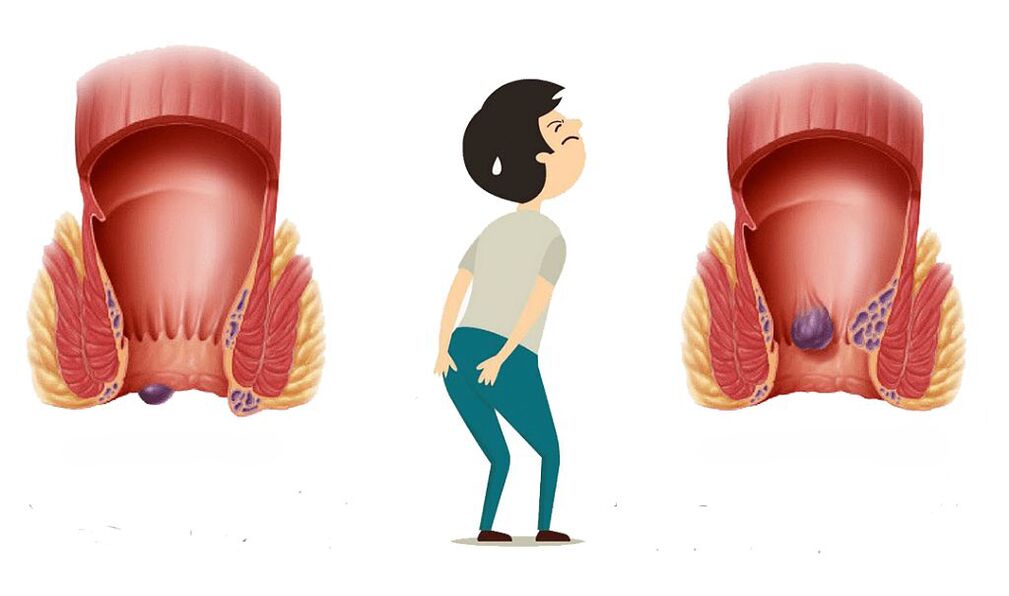
Aambeien zijn spataderen van het rectum en de anus. Verwijde aderen worden vervormd door de vorming van aambeien, hun wanden worden dunner en worden gemakkelijk kwetsbaar. Aambeien kunnen een onafhankelijke ziekte zijn of een manifestatie van een andere pathologie, bijvoorbeeld levercirrose.
Symptomen van aambeien
- ongemak en pijn in de anus,
- bloeding - treedt op of neemt toe na de stoelgang en kan leiden tot de ontwikkeling van bloedarmoede (bloedarmoede).
- verzakking van aambeien.
- zware fysieke activiteit,
Oorzaken van aambeien
- erfelijkheid,
- consumptie van gekruid voedsel en alcohol,
- zwaarlijvigheid,
- zware fysieke activiteit,
- spanning,
- zwangerschap en bevalling bij vrouwen,
- sedentaire levensstijl,
- constipatie
Soorten aambeien
Er zijn drie soorten pathologie: externe, interne en gemengde aambeien.
Interieur
Interne aambeien worden beschouwd als de aanwezigheid van spataderen in de ampul. Knooppunten worden binnen op de muren gevormd. De formaties liggen in de dikte van de slijmampulla van het rectum, gelegen boven de dentate zone. Hier is de interne veneuze plexus.
De innerlijke banden zijn behoorlijk verraderlijk. Ze laten zich lange tijd nergens in zien. Kleine klontjes blijven lange tijd asymptomatisch in de darm. Pas later, wanneer het proces decompenseert, worden klinische manifestaties duidelijk: ongemak, brandend gevoel in het anale gebied, zwelling in dit gebied, pijnlijke stoelgang, bloed op toiletpapier.
Buitenste
Externe aambeien zijn een pathologie die ontstaat wanneer de bloedcirculatie in het anale veneuze netwerk wordt verstoord. Vasodilatatie vindt plaats in bepaalde delen van de bloedvaten - holle lichamen, gevolgd door de vorming van knopen. Ze bevinden zich direct onder de huid in het gebied onder de rectaal-anale lijn.
Er zijn veel voorkomende en gecompliceerde vormen van de ziekte. Hiermee bloeden aambeien, vallen uit, raken bekneld en zweren. Dit type schade aan de veneuze bloedvaten in het anale gebied manifesteert zich met opvallende klinische manifestaties. Externe aambeien introduceren vrijwel onmiddellijk na hun optreden ongemak in de gebruikelijke levensstijl van de patiënt.
De patiënt maakt zich zorgen over pijn in het anale gebied en jeuk. Ze verschijnen eerst tijdens de stoelgang en zijn dan constant aanwezig. De symptomen verergeren bij lichamelijke activiteit, niezen en langdurig zitten.
Aambeien bij vrouwen
In tegenstelling tot wat vaak wordt gedacht dat mannen vaker last hebben van aambeien, komen ze ook vaak bij vrouwen voor. De aanleg voor de ziekte is erfelijk en het optreden ervan wordt ook bepaald door de levensstijl van de patiënt. Bij patiënten komt het vaak om de volgende redenen voor:
- constipatie;
- passieve levensstijl;
- zwangerschap;
- als complicatie tijdens de bevalling;
- als gevolg van vasculaire pathologieën.
Aambeien bij vrouwen komen voor als gevolg van pathologieën in de bekkenholte, spijsverteringsstoornissen en tumoren.
Aambeien bij mannen
Aambeien komen iets vaker voor bij mannen dan bij vrouwen. De reden hiervoor is het gebrek aan aandacht van de sterkere seks voor hun gezondheid. Ze bezoeken een arts in de latere stadia van de ziekte. De oorzaken van aambeien bij mannen zijn als volgt:
- werken met overwegend zware fysieke arbeid en zwaar tillen;
- zittend werk;
- aanwezigheid van slechte gewoonten: alcoholmisbruik, roken;
- voedingsobesitas;
- het verwaarlozen van de noodzaak om de darmen regelmatig te legen;
- verlenging van de ontlasting;
- chronische stress.
De oorzaken van secundaire aambeien zijn somatische ziekten: oncologische processen, portale hypertensie, hartfalen.
Stadia van aambeien
Aambeien doorlopen verschillende stadia in hun ontwikkeling. Ze worden gekenmerkt door de volgende manifestaties:
- Eerst. In dit stadium wordt matige bloeding door aambeien in de anus gedetecteerd. De patiënt merkt het na ontlasting op toiletpapier. Op andere momenten is er vrijwel geen bloeding. Soms gaat de stoelgang gepaard met pijnscheuten. In de uitwendige vorm verschijnt een kleine formatie bij de anus. Het is pijnlijk. Bij de interne versie van de ziekte worden kleine bloedingen waargenomen.
- Seconde. In deze mate verschijnt een meer uitgesproken klinisch beeld met een karakteristiek symptomatisch complex. De veneuze knooppunten steken al uit, maar worden ook vanzelf teruggetrokken in het rectum. Dit proces gaat gepaard met een lichte afgifte van bloed. Onder de typische klinische manifestaties wordt verzakking van aambeien opgemerkt. Bloed komt vrij na de ontlasting of in rust. Er is slijmafscheiding uit de anus, een branderig gevoel, peeling rond de anus en jeuk. Knooppunten kunnen uitvallen. Dit gebeurt na aanzienlijke fysieke activiteit, met obstipatie en plotselinge bewegingen.
- Derde. In dit stadium vallen knooppunten uit. Ze kunnen zich niet meer zelfstandig terugtrekken. Om de formaties te verkleinen, moet een speciale procedure worden uitgevoerd. Handmatige reductie kunt u zelf uitvoeren. Wanneer de verzakking optreedt, begint het bloeden. Het treedt op na intense fysieke inspanning. De patiënt heeft zowel in rust als na de stoelgang bloedingen. Hij ervaart jeuk en schilfering van de huid nabij de anus. Vaak wordt de situatie gecompliceerd door de vorming van anale fissuren, wonden en sluitspierincontinentie. De patiënt ervaart voortdurend ongemak, evenals paroxismale pijnscheuten. Slijm vermengd met bloed komt vaak vrij uit de anus. Een kleine hoeveelheid ervan duidt op het dunner worden van de wanden van het knooppunt. Een grote hoeveelheid bloed geeft aan dat het bloedstolsel zich buiten het knooppunt heeft verspreid.
- Vierde. Deze fase vermindert de kwaliteit van leven aanzienlijk. De knooppunten vallen uit en kunnen niet handmatig worden aangepast of met behulp van speciale procedures voor reductie. De patiënt lekt voortdurend bloed uit de knooppunten. Het bloeden neemt toe na de ontlasting. De patiënt ervaart ongemak als gevolg van incontinentie van de rectale sluitspier. De patiënt ervaart periodiek acute pijn. Er worden talloze wonden en scheuren rond de anus onthuld. Hij krabt voortdurend aan dit gebied en er ontstaat een secundaire infectie. Gevormde bloedstolsels kunnen op elk moment afbreken en de bloedstroom door de bekkenvaten blokkeren.
De behandelingstactieken van de patiënt zijn afhankelijk van het geïdentificeerde stadium van aambeien. In de beginfase van de ziekte wordt conservatieve therapie gebruikt. In de latere stadia van het ontstekingsproces worden chirurgische technieken gebruikt voor de behandeling.
Diagnose van aambeien
De diagnose van deze ziekte is niet moeilijk. Het wordt uitgevoerd door een proctoloog of chirurg. De arts interviewt de patiënt, ontdekt zijn klachten en informatie over het verloop van de ziekte. Voert vervolgens de volgende werkzaamheden uit:
- Inspectie. Ze onderzoeken patiënten in een stoel. Om dit te doen, brengt u uw knieën zo dicht mogelijk bij uw buik. Als er geen stoel beschikbaar is, wordt het onderzoek uitgevoerd in knie-elleboogpositie. De arts onderzoekt het anusgebied. Onthult zijn anale vervorming. Hij beoordeelt de huid eromheen en onderzoekt de aambeien.
- Vinger onderzoek. De toestand van de externe en interne sluitspieren, evenals het slijmvlies, wordt bestudeerd. De arts bepaalt de locatie en grootte van aambeien. Hij evalueert de mogelijkheid van hun reductie.
- Anoscopie. Met deze endoscopische methode kunt u tot 12 cm van het anale kanaal onderzoeken. Patiënten tolereren deze procedure gemakkelijk. Met zijn hulp wordt de locatie van interne knooppunten bepaald.
- Sigmoïdoscopie. Het is voorgeschreven om pathologie van de bovenste darmen uit te sluiten.
Als het nodig is om complicaties en bijkomende pathologieën te identificeren, wordt de patiënt doorverwezen naar andere soorten onderzoek: abdominale echografie en gastroscopie.
Behandeling van aambeien
Behandeling van deze pathologie wordt bepaald door het stadium van de ziekte, de aanwezigheid van complicaties en de algemene toestand van de patiënt.
Zetpillen voor aambeien
Zetpillen zijn behoorlijk effectief bij de behandeling van de beginfase van inwendige aambeien. Ze worden gebruikt als de belangrijkste therapiemethode. Ze hebben de volgende voordelen:
- het medicijn wordt plaatselijk aangebracht op beschadigde bloedvaten en weefsels en wordt niet opgenomen in de algemene bloedbaan;
- verwijder snel pathologische manifestaties;
- geen bijwerkingen;
- ze zijn handig in gebruik;
- ze hebben een minimum aan contra-indicaties.
In de latere stadia van het proces worden rectale zetpillen gebruikt als gelijktijdige therapie voor revalidatie en vervolgbehandeling. Zetpillen voor aambeien zijn verdeeld op basis van het effect dat ze op het lichaam hebben:
- Pijnstillers. Pijnstillers zijn aanwezig in zetpillen voor aambeien.
- Ontstekingsremmend. Deze medicijnen worden gebruikt als er sprake is van een ontsteking in de knooppunten en nabijgelegen weefsels. Ze verminderen de activiteit van het rectumslijmvlies en in verwijde aderen.
- Anticoagulantia. Geneesmiddelen die deze stoffen bevatten, verminderen de vorming van bloedstolsels. Ze stoppen de stolling van veneus bloed.
- Hemostatisch. Voor bloedingen uit de knooppunten worden zetpillen met hemostatische middelen gebruikt.
- Immunomodulatoren. Ze normaliseren de lokale immuniteit en verhogen de weefselweerstand tegen infecties.
Hun actie is gericht op het verlichten van exacerbaties en het vertragen van de progressie van aambeien.
Zalf voor aambeien
De medicijnen worden gebruikt voor externe en interne aambeien. In de verpakking zitten speciale spuitmondjes om het geneesmiddel in het rectum toe te dienen. Ze bevatten de volgende stoffen:
- anticoagulantia;
- venotoniek;
- hemostatica;
- ontstekingsremmend;
- immunomodulatoren;
- hormonaal;
- samentrekkende middelen;
- antiseptica.
Zalven worden gebruikt in de vroege stadia van knobbelvorming. Ze verwijderen de belangrijkste symptomen waar de patiënt in dit stadium last van heeft: irritatie van de huid en slijmvliezen, jeuk en verbranding.
Tabletten voor aambeien
Voor de behandeling van de ziekte worden de belangrijkste tabletgeneesmiddelen beschouwd als geneesmiddelen uit de groep venotonica en angioprotectors. Ze versterken de vaatwand, voorkomen de progressie van aambeien en verhogen de tonus van de aderen. Bij aanhoudende hevige pijn krijgen patiënten pijnstillers voorgeschreven.
Chirurgie om aambeien te verwijderen
Om aambeien weg te snijden, worden nu klassieke en minimaal invasieve chirurgische technieken gebruikt bij operaties. Ze worden uitgevoerd in de derde en vierde fase van het pathologische proces. De volgende minimaal invasieve interventies worden gebruikt:
- disarterisatie - de slagaders die het knooppunt voeden, worden afgebonden;
- latexligatie - sluit aambeivorming uit de bloedbaan uit door een latexring op de basis te plaatsen;
- sclerotherapie - een speciaal preparaat wordt in het knooppunt geïnjecteerd en de wanden ervan gelijmd;
- lasercoagulatie – de laser coaguleert de gehele veneuze formatie;
- cryodestructuur - het knooppunt wordt bevroren met vloeibare stikstof.
Klassieke chirurgie wordt nu alleen toegepast als een kleine ingreep niet het gewenste resultaat oplevert.
Preventie van aambeien
- constipatie en diarree onmiddellijk behandelen
- zorg voor een zorgvuldige hygiëne na de ontlasting
- volg een goed dieet met voldoende plantaardige vezels.
- oefening, vermijd zwaar tillen
Conclusie
Bij aambeien kunnen ontstekingen, trombose, wurging en zelfs necrose van aambeien ontstaan. Dit leidt tot de ontwikkeling van symptomen van acute aambeien - jeuk en ernstige pijn in de anus, roodheid, zwelling en vergroting van aambeien.
In ernstige gevallen kunnen acute aambeien ernstige etterende complicaties hebben, met name paraproctitis.
Vroegtijdige diagnose en tijdige adequate behandeling kunnen niet alleen het optreden van acute aambeien voorkomen, maar bij de meeste mensen ook de symptomen van de ziekte aanzienlijk verminderen of volledig elimineren.
Een bezoek aan een proctoloog moet zo vroeg mogelijk plaatsvinden en mensen ouder dan 45 jaar moeten bij voorkeur contact opnemen met een specialist voor preventieve doeleinden, zelfs als er geen zichtbare klinische manifestaties van de ziekte zijn.























